
Viêm nội mạc tim và Hội chứng viêm đa hệ sau COVID-19
TNNN - Xác định viêm nội mạc tim và bệnh lý vi mạch là các đặc điểm chính của sinh lý bệnh virus corona nghiêm trọng 2019 (COVID-19).
Bối cảnh: Xác định viêm nội mạc tim và bệnh lý vi mạch là các đặc điểm chính của sinh lý bệnh virus corona nghiêm trọng 2019 (COVID-19) (1, 2). Ngoài ra, báo cáo ngày càng tăng về một hội chứng viêm đa hệ thống (MIS) tương tự như bệnh Kawasaki liên quan đến COVID-19 ở trẻ em và thanh niên (3–5). Mặc dù tổn thương mạch máu được coi là phần chính của cả hai phần thuyết trình này, nhưng vẫn còn nhiều điều chưa biết về các đặc điểm bệnh lý của MIS.
Mục tiêu: Nhằm cung cấp dữ liệu mà chúng tôi tin là báo cáo đầu tiên về các phát hiện bệnh lý viêm mạch máu nhỏ của tim, dẫn đến tử vong ở một thanh niên sau khi điều trị hội chứng hô hấp cấp tính nặng virus corona 2 (SARS -CoV-2).
Báo cáo trường hợp: Bệnh nhân là một phụ nữ Mỹ gốc Phi 31 tuổi, có chỉ số khối cơ thể là 36,1 kg / m2, kiểm soát tăng huyết áp bằng lisinopril và bệnh tiểu đường tuân trị kém với metformin và glipizide (mức hemoglobin A1c, 13,9%). Cô đã nhập viện do sốt, ho khan và đau bụng 5 ngày. Cô dương tính với SARS-CoV-2 thông qua xét nghiệm phản ứng chuỗi polymerase phiên mã ngược của mẫu bệnh phẩm phết dịch mũi họng và được điều trị bằng một liệu trình azithromycin và 2 ngày hydroxychloroquine. Khi xuất viện, cô ấy rất yếu và độ bão hòa oxy của cô ấy là 95% trong không khí phòng.
Bệnh nhân trở lại sau 12 ngày vì sốt đột ngột; đau nhói, đau cổ bên trái; buồn nôn và nôn mửa. Cô bị sốt 39,8°C, nhịp nhanh xoang tần số khoảng 120 nhịp / phút khi đo điện tim. Kiểm tra thể chất của cô đáng chú ý là bệnh viêm parot. Kết quả chụp cắt lớp vi tính ở cổ của cô cho thấy các tuyến mang tai hai bên mở rộng và sưng ở vòm họng sau đến vòm họng, chụp cắt lớp vi tính ở ngực cho thấy viêm hạch bạch huyết ở trung thất trước.
Phản ứng chuỗi polymerase phiên mã ngược của dịch mũi họng mới âm tính với SARS-CoV-2. Kết quả xét nghiệm tại thời điểm đó cho thấy số lượng bạch cầu tăng 17,7 x109 tế bào / L, mức độ D-dimer là 2,48nmol / L và mức protein phản ứng C có xu hướng tăng lên (Bảng). Trong khi nhập viện cô được đánh giá là đã bị mất ổn định huyết động, tâm thất rung và không thể hồi sức dẫn đến tử vong.
Bảng nghiên cứu phòng thử nghiệm
.jpg)
Ghi nhận bất thường khi khám nghiệm tử thi (4 giờ sau khi chết) là viêm kết mạc, hạch cổ và hạch bạch huyết trung thất mở rộng và huyết khối mạch máu với xuất huyết xung quanh ở phổi dưới bên trái, có thể là nguyên nhân gây tử vong. Kiểm tra bằng kính hiển vi phổi cho thấy xuất huyết cấp tính khu trú và nhiều megakaryocytes, trùng khớp với các hiện tượng trong báo cáo trước đây của chúng tôi (2). Hầu hết cho thấy chủ yếu phổi thay đổi. Dòng tế bào học của một hạch bạch huyết cổ mở rộng cho thấy những thay đổi phản ứng, với tỷ lệ tế bào T CD4 và CD8 là 3: 1.
Trái tim có vẻ ngoài bình thường, không có bằng chứng phình động mạch vành, xơ vữa động mạch hoặc hẹp van tim. Tuy nhiên, trên mặt kính hiển vi, viêm nội tâm mạc và viêm mạch đã xuất hiện, liên quan đến các mạch tim nhỏ và kéo dài vào các vùng mỡ và biểu mô kẽ xung quanh (Hình, A và B). Không có thâm nhiễm lymphocytic của cơ tim (2, 3). Viêm mạch bao gồm nhiều bạch cầu trung tính (Hình, C), cũng như các tế bào lympho CD4 +> CD8 + (Hình, E và F). Viêm không có trong các động mạch vành hoặc các mạch máu lớn hơn (Hình, D). Viêm mạch bạch cầu trung tính tương tự đã được nhìn thấy trong gan (Hình, G).
Hình ảnh. Đặc điểm bệnh lý của viêm nội mạc tim và viêm mạch đa hệ. A.
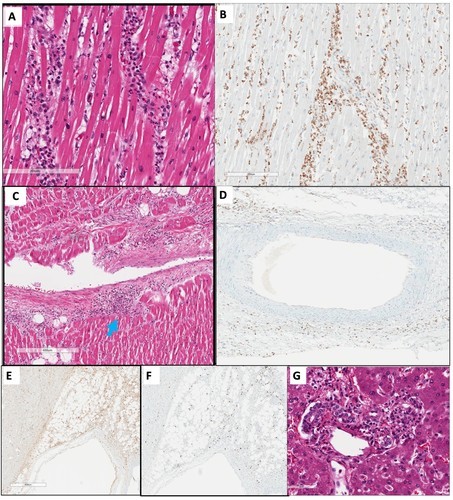
Các tế bào cơ tim còn nguyên vẹn với mô hình viêm nội mạc và viêm mạch liên quan đến việc can thiệp các mạch máu nhỏ và khoảng kẽ, được thấy trong suốt quá trình lấy mẫu tim (vết hematoxylin miếng eosin). B. Hình ảnh công năng thấp của mạch máu tim có viêm khu trú (mũi tên màu xanh) và không có bằng chứng liên quan đến cơ tim trực tiếp. C. Myeloperoxidase immunostain làm nổi bật thành phần bạch cầu trung tính với tình trạng viêm trong các mạch nhỏ (so với D). D.
Vết Myeloperoxidase cho thấy không có viêm nội mô đáng kể trong động mạch vành. E. immunostain cho thấy tế bào lympho CD4 + xung quanh các mạch máu nhỏ trong mỡ vùng thượng vị, với các mạch lớn tương đối không bị ảnh hưởng. F. immunostain cho thấy số lượng CD8 + giảm so với tế bào lympho CD4 +. G. Viêm mạch bạch cầu trung tính tương tự đã được nhìn thấy trong gan, liên quan đến các động mạch và tĩnh mạch nhỏ với xung huyết xung quanh và không có viêm gan trực tiếp. Mức độ aspartate aminotransferase và alanine aminotransferase đã tăng lên ngay trước khi tử vong (Bảng).
Thảo luận: Hiện xác định Hội chứng viêm đa hệ thống là sốt, viêm toàn thân, rối loạn chức năng nội tạng hoặc các triệu chứng tương tự như bệnh Kawasaki hoặc hội chứng sốc độc (4, 5). Hình ảnh lâm sàng ở bệnh nhân này bị viêm hạch bạch huyết đột ngột và viêm kết mạc kết hợp với viêm mạch máu nhỏ sau COVID-19 liên tưởng mạnh mẽ đến quá trình viêm toàn thân tương tự.
Đáng chú ý, động mạch vành và bạch cầu trung tính được xác định cùng với các tế bào lympho CD4 +> CD8 +. Sự xuất hiện không phải là viêm cơ tim lymphocytic hoặc eosinophilic, quá trình viêm dường như không xảy ra tại các tế bào cơ tim.
Việc khám nghiệm tử thi cũng có ý nghĩa với sự hiện diện của huyết khối phổi mới trong bối cảnh thay đổi hồi phục trong phổi. Các huyết khối này cho thấy khả năng tăng đông máu ảnh hưởng đến mạch máu phổi ngoài quá trình ban đầu của COVID-19, cũng như cần thiết phải tiếp tục theo dõi các dấu hiệu trong phòng thử nghiệm và khả năng chống đông máu.
Báo cáo của chúng tôi nhấn mạnh khả năng biến chứng nghiêm trọng do tổn thương nội mô và mô tả các đặc điểm bệnh lý tiềm ẩn của MIS sau COVID-19, theo mô phỏng có thể thực sự viêm cơ tim. Theo dõi cẩn thận các dấu hiệu viêm trong phòng thử nghiệm, cũng như can thiệp điều trị quá trình viêm này, nhằm cải thiện kết quả điều trị cho bệnh nhân.
Đỗ Quyên dịch
Nguồn: Tin tức Y tế Thái Lan


Gợi mở về vai trò của diêm tiêu Việt Nam trong lịch sử thế giới

Thiết kế pin mới giúp giảm nguy cơ cháy nổ

JASIS 2025 – Triển lãm thiết bị khoa học và phân tích hàng đầu châu Á

Cấp thiết sửa đổi quy chuẩn kỹ thuật quốc gia cho sản phẩm sữa chế biến

Kiểm tra, xác nhận giá trị sử dụng phương pháp; ước lượng độ không đảm bảo đo lĩnh vực sinh học

Đảm bảo chất lượng kết quả thử nghiệm

Nhận thức chung ISO/IEC 17025:2017 và đánh giá nội bộ

Xác nhận giá trị sử dụng phương pháp thử trong phân tích hóa học

Triệt để tránh tình trạng “dễ làm, khó bỏ” trong nghiên cứu khoa học

Báo động: Vi nhựa xâm nhập não người với tốc độ nhanh













